片側性の感音難聴・耳鳴り、めまいでは前庭神経鞘腫を鑑別に入れる。
小脳橋角部の腫瘍の鑑別は前庭神経鞘腫・髄膜腫・類上皮腫・顔面神経鞘腫・脂肪腫。
治療方針はwait and scan or 放射線 or マイクロサージャリー。
〈概念〉
頭蓋内腫瘍の8%を占め、成人の小脳橋角部に発症する最もcommonな腫瘍(80-90%)。
前庭蝸牛(第8脳)神経のシュワン細胞から発生する。
95%が片側性の特発性病変。残りは神経線維腫症2型(NF2)に関連して発症することがある。
*NF2の95%は両側性の前庭神経鞘腫を合併する。
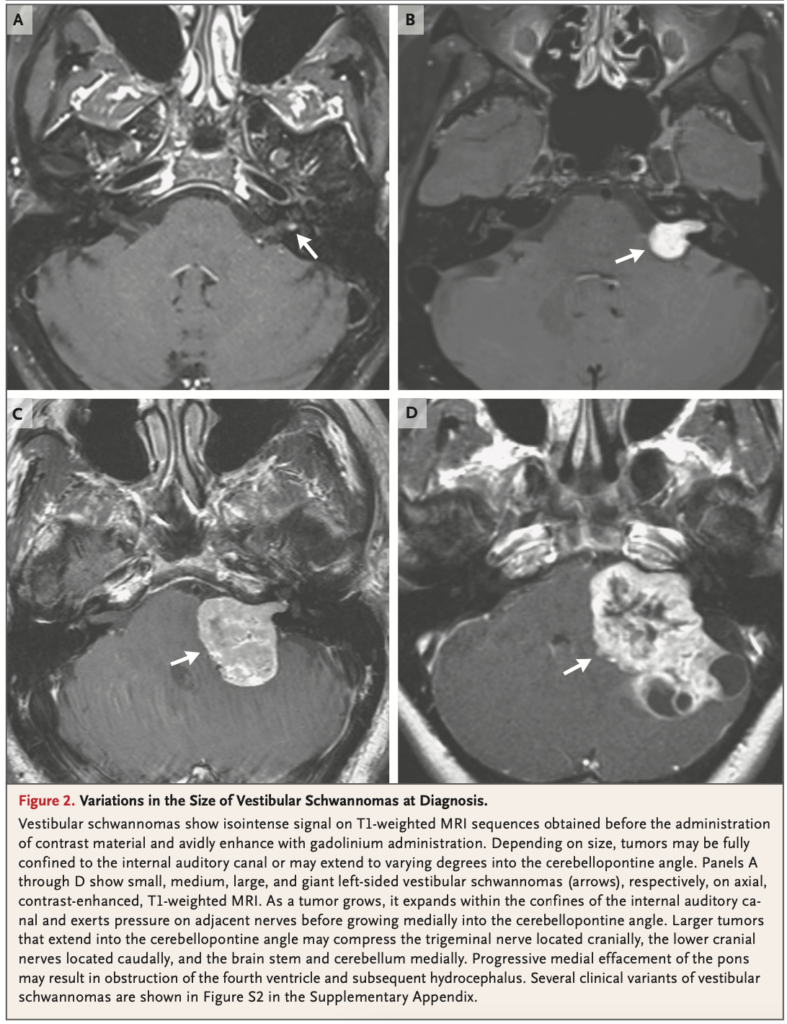
49-60歳頃に診断されやすい。診断時のサイズは0.7-2.8cm。診断時の重度の難聴は減っている。
25%の患者は偶発的に診断される(頭痛に対するMRIなど)
現時点での明らかなリスクは電離放射線の暴露のみ。騒音暴露に関しては明らかなエビデンスなし。
〈症状〉
片側性感音難聴 >90%
めまい・平衡障害 61%
片側性耳鳴り55%
脳幹および小脳を圧迫する大きな腫瘍を有する患者は、三叉神経分布における感覚低下、二次性三叉神経痛、小脳失調および運動失調、または意識の変化を伴わない緩徐に進行する水頭症を呈することがある.
大きな腫瘍であっても、一般的には臨床的に顔面神経、三叉神経、下頭蓋神経の機能障害を引き起こすことはないが、これらの障害がすべて起こることもある。
このような所見がある場合には、他の神経から発生した神経鞘腫(例えば、顔面神経鞘腫)、髄膜腫、他の部位の原発腫瘍からの転移、または既存の神経鞘腫の中に新たに発生した、あるいは自然もしくは放射線治療後に発生した悪性末梢神経鞘腫瘍などの代替診断を考慮すべき。
前庭神経鞘腫の中でも、黄斑性神経鞘腫や出血性神経鞘腫などのいくつかの病型は、より積極的な経過をとることがある。
診断時の腫瘍の大きさと難聴、耳鳴り、めまいの重症度との関連性は限られており、症状の進行と腫瘍の成長との間に強い相関関係は見られない。
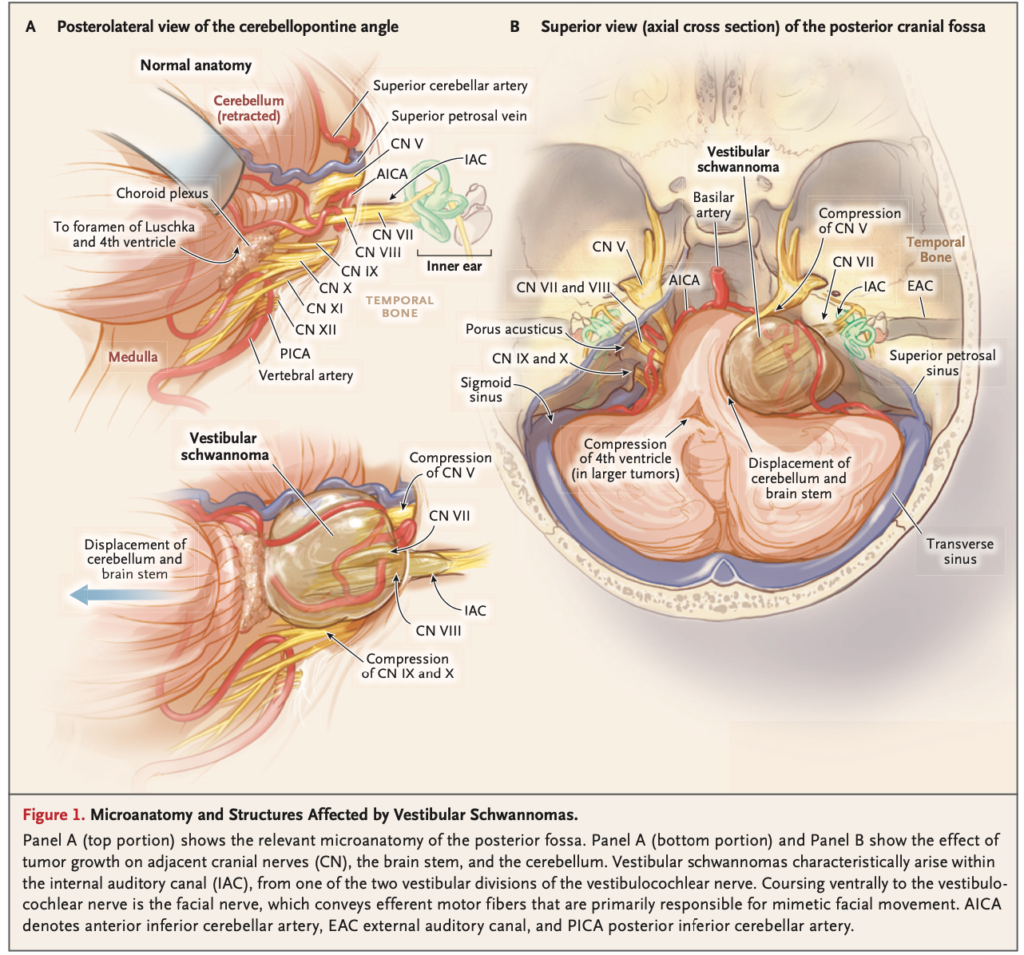
〈検査〉
造影MRI
適応:片側性の感音難聴(この場合の前庭神経鞘腫の事前確率は1-5%程度)
アイスクリームコーン様の形が典型的。T2強調画像で内耳道の液体信号が消失する。
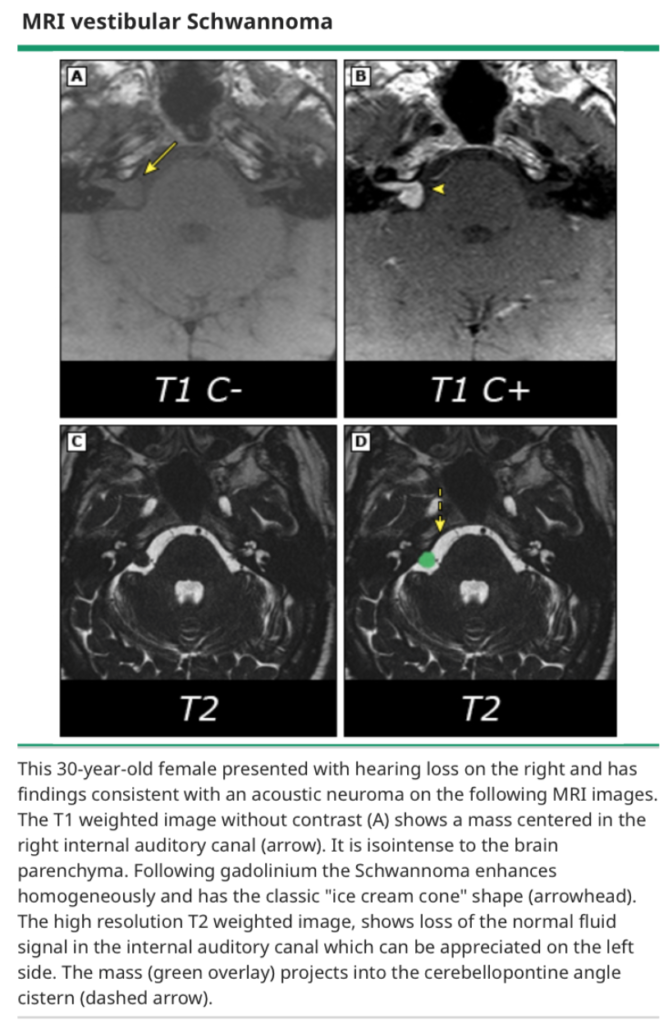
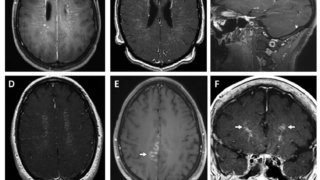
〈鑑別疾患〉
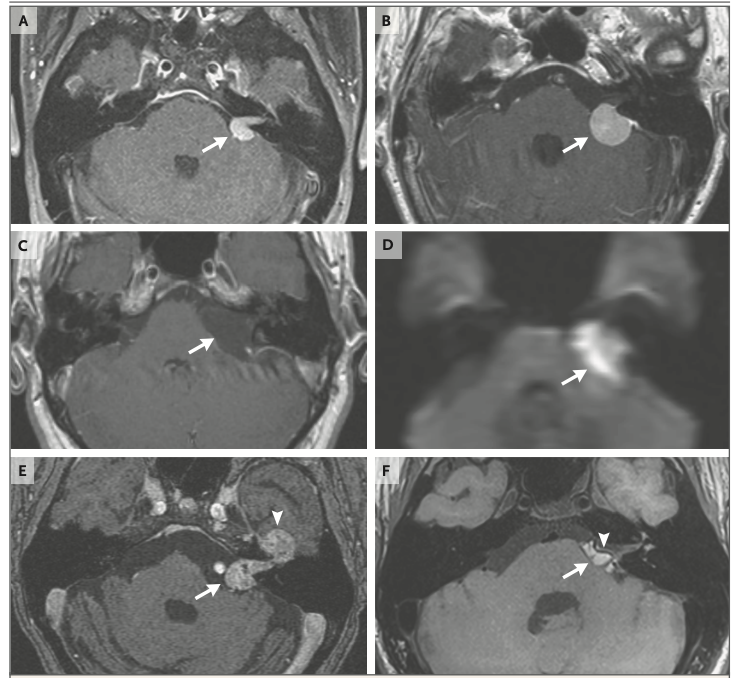
髄膜腫(B)
小脳橋角部腫瘍の4-10%を占めて2番目に多い。均一な造影と広い硬膜基部を示す。
前庭神経鞘腫と異なり、内耳道への侵入は少ない。
類上皮腫(C,D)
3番目に多い腫瘍。T1・T2強調画像では髄液と同様の信号を示すが拡散強調画像で高信号となる。
顔面神経鞘腫(E)
脳幹から顔面の筋肉組織を支配する末端枝まで、顔面神経のどの部分からでも発生する可能性がある
この部位の前庭神経鞘腫とを画像所見に基づいて鑑別することは、腫瘍が側方に進展して顔面神経管を侵していなければ困難。
小脳前庭角脂肪腫(F)
造影剤投与前のT1強調MRIで独特の高輝度信号を示し,脂肪抑制後には信号が消失する。
隣接する神経および血管系(矢頭)は、脂肪腫の中を通っていることが多いが、この領域の他のほとんどの腫瘍では、周辺の神経血管系が腫瘍被膜に沿って移動しているのとは対照的。
〈治療〉
Wait-and-Scanアプローチ
聴力・脛骨の症状の悪化は、腫瘍の成長の信頼できるバロメーターではなく、症状にかかわらず、一定の間隔で連続画像検査を行うべき。
さらに、腫瘍の摘出により改善することが多い後頭蓋窩の腫瘤に関連する症状(例:三叉神経痛)とは対照的に、感音性難聴と前庭機能低下は腫瘍の治療により改善されない。
画像フォローで腫大するのは22-48%(平均2.6-7.3年のフォローで)。そのリスクは診断時に大きな腫瘍。1.5cm以下の腫瘍はwait and scanでよいと考えられる。
診断から6ヶ月後ぐらいにMRIと聴力をフォローして、急速に進行しないか・他の腫瘍の可能性がないか判定する。問題なければ5年後まで1年毎にフォローする。その後多くの専門家は2年毎にフォローする。
放射線治療
治療の目標は腫瘍の増大を防ぐことで画像上の治癒ではない。治療後3年以内に腫瘍が増大することはcommonだが、半分に縮小がみられる。腫瘍のコントロールは10年のフォローアップでは90%で得られる。
最大3cm以下の腫瘍は放射線治療の適応と考えられる。3年以上増大したり、圧迫症状が出現するようならマイクロサージャリーの適応と考えられる。
マイクロサージャリー
3つの主要なマイクロサージェリーアプローチは、中窩アプローチ、経迷路アプローチ、後頭葉アプローチであり、それぞれに利点と限界がある。
どのアプローチでも主な目的は同じで、最大限腫瘍を切除して神経学的機能を温存すること。全切除のあとの再発のリスクは0-2%。
合併症として顔面神経麻痺がある。
片側性の感音難聴・耳鳴り、めまいでは前庭神経鞘腫を鑑別に入れる。
小脳橋角部の腫瘍の鑑別は前庭神経鞘腫・髄膜腫・類上皮腫・顔面神経鞘腫・脂肪腫。
治療方針はwait and scan or 放射線 or マイクロサージャリー。
〈参考文献〉
Carlson ML. Vestibular Schwannomas. N Engl J Med. 2021 Apr 8;384(14):1335-1348. PMID: 33826821.
Up to date “Vestibular schwannoma (acoustic neuroma)”