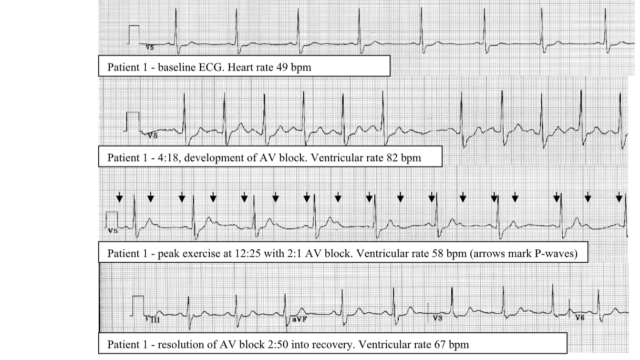
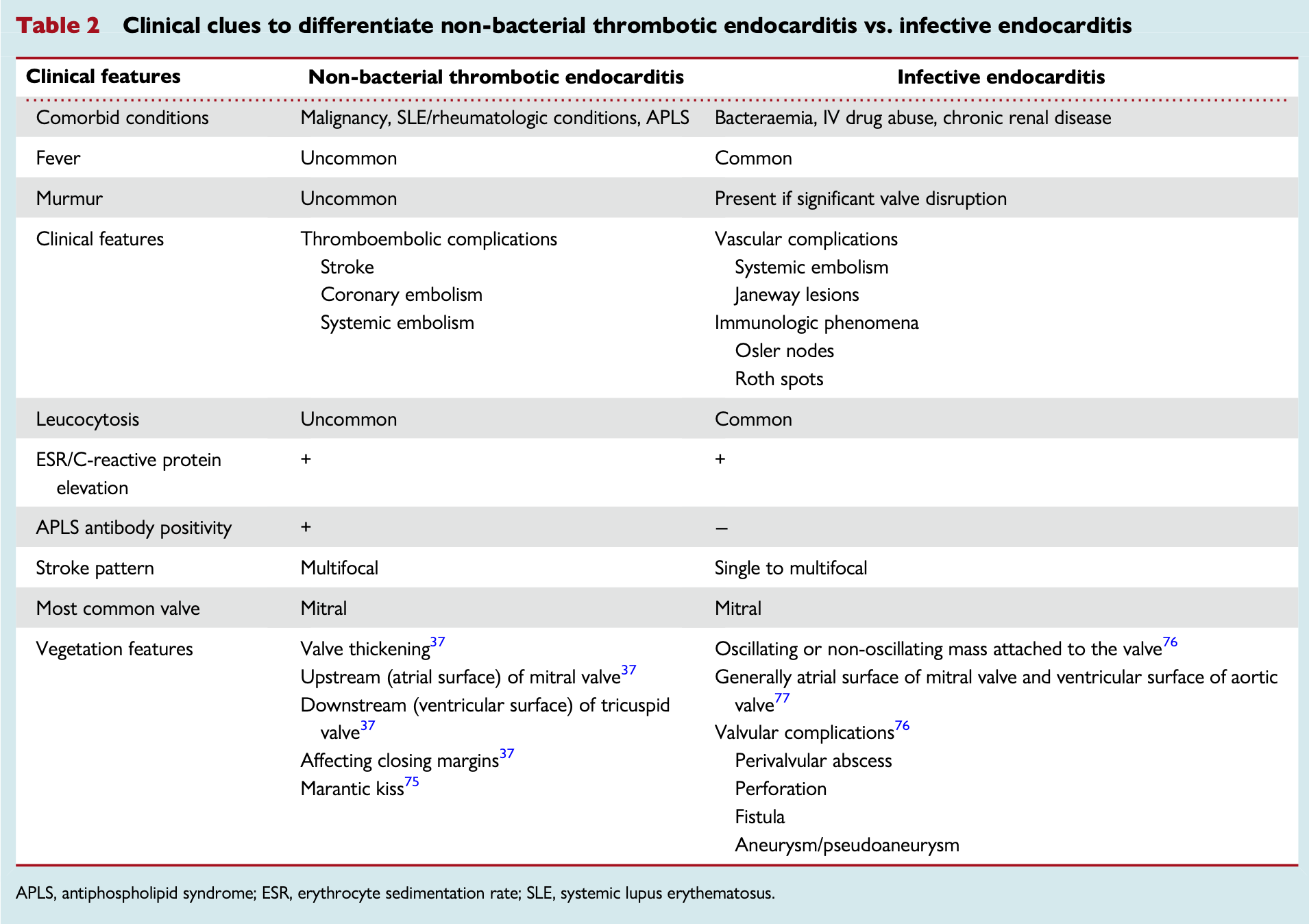
・悪性腫瘍と全身性エリテマトーデス・抗リン脂質抗体症候群が原因として多い。敗血症、結核、COVID-19などの感染症が原因となることもある。
・IEと比較して塞栓症(特に脳塞栓)を起こしやすく、疣贅も5mm以下と小さいことが多い。
・治療は抗凝固療法と原疾患の治療だが、院内死亡率30%と予後不良である。
はじめに
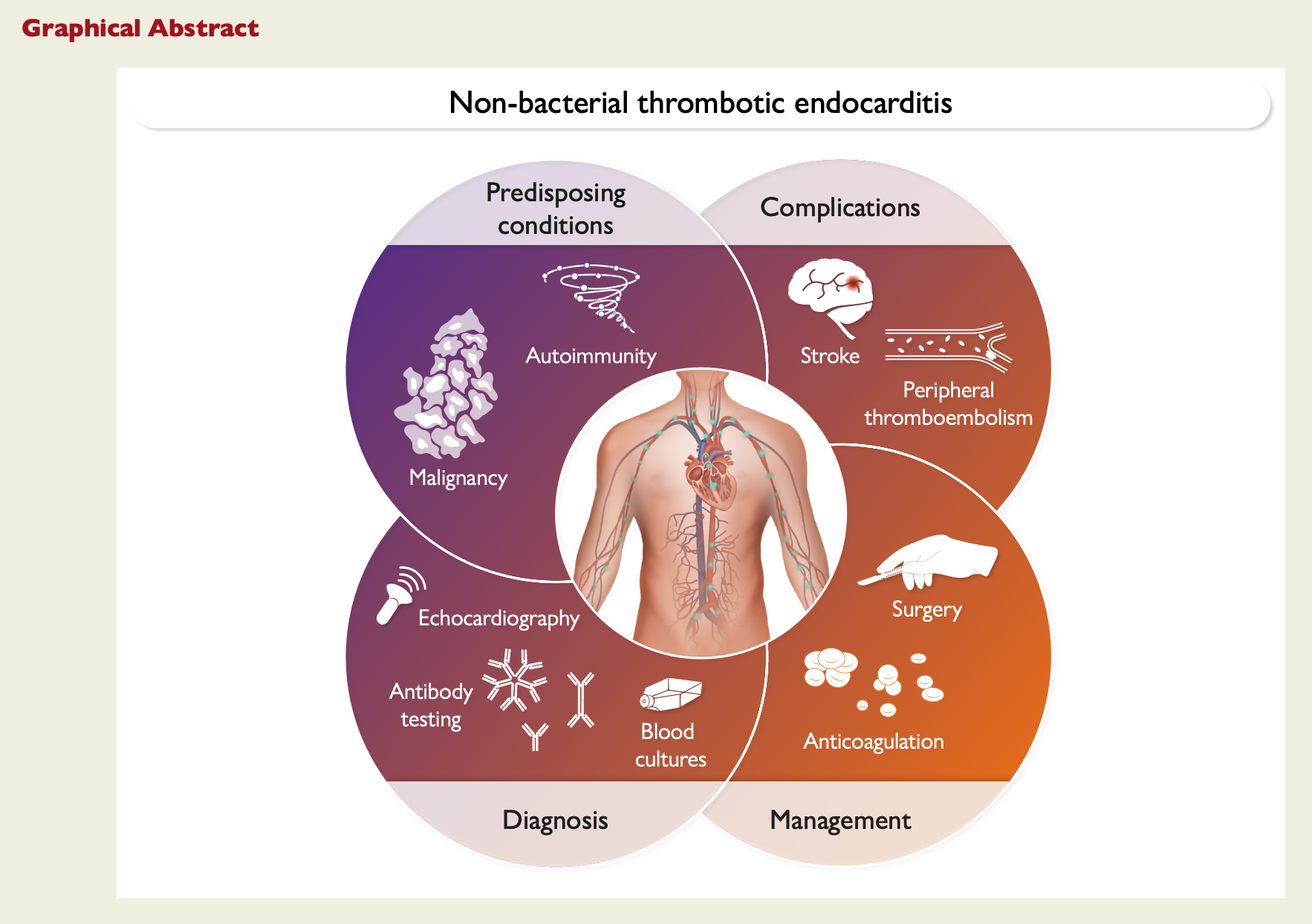
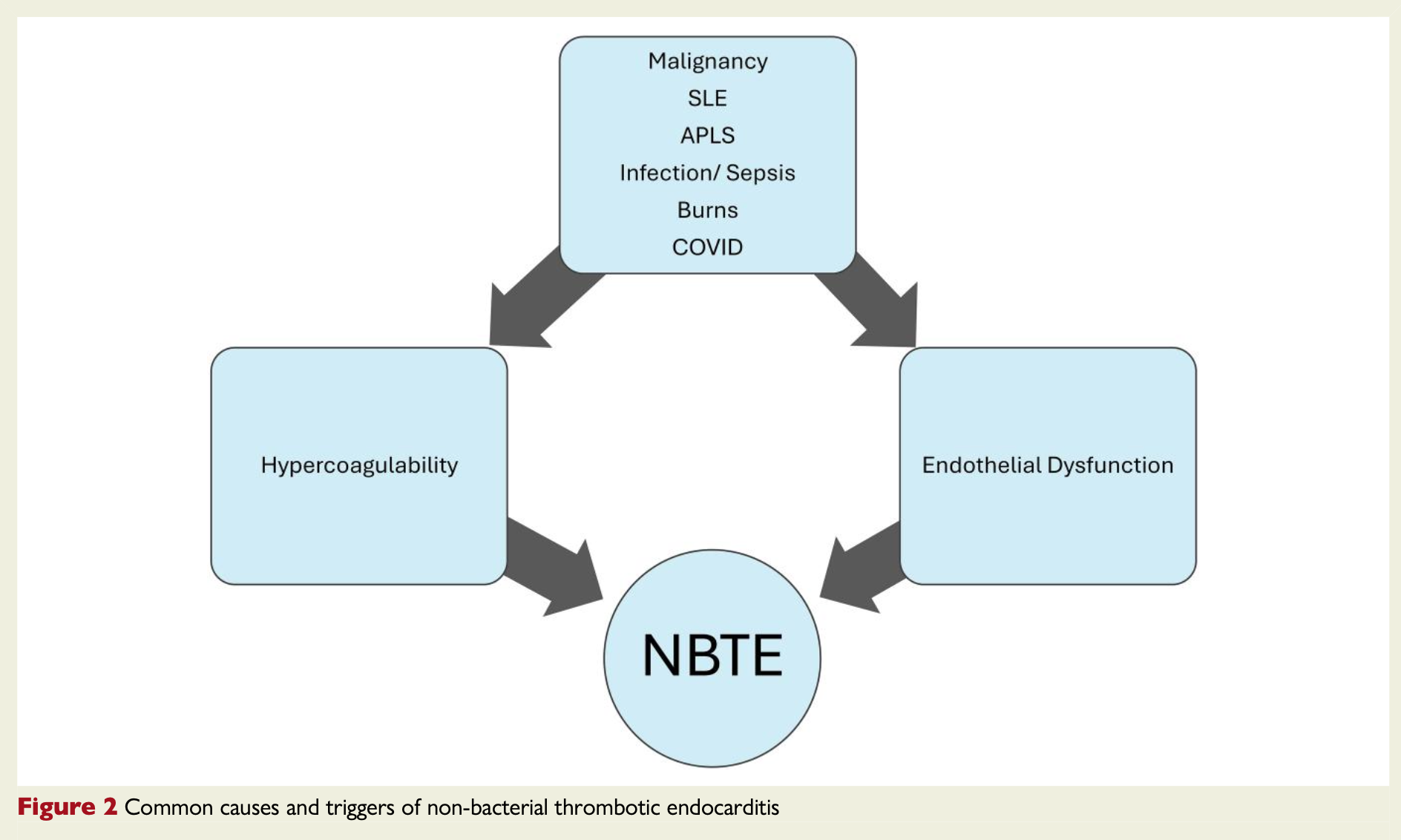
悪性腫瘍や全身性エリテマトーデス(SLE)・抗リン脂質抗体症候群(APS)などによる過凝固状態において、心臓弁にフィブリンと血小板からなる無菌性の疣贅が形成され、塞栓症を起こしうる疾患。感染性心内膜炎(IE)の疣贅とは心エコー画像だけでは区別が難しいため、ときに鑑別が困難となる。
Libman-Sacks endocarditis、marantic endocarditis、thrombotic endocarditis、verrucous endocarditisなど様々な呼称がある。
疫学
一般人口における正確な発生率は不明だが、剖検では約1%の症例で検出される。
40〜80歳代での発症が多く、女性の罹患率が高い(約69%~75%)と報告されている。
転移性悪性腫瘍の患者を対象とした前方視的経胸壁心エコー検査では、約19%の患者で無菌性の疣贅が認められた。脳梗塞を伴った悪性腫瘍患者を対象にした後方視的研究ではTEEで18%にNBTEが認められた。近年の画像診断の進歩で診断件数が増加している。
原因
最も報告が多いのは、悪性腫瘍と自己免疫疾患(SLE、APS)である。
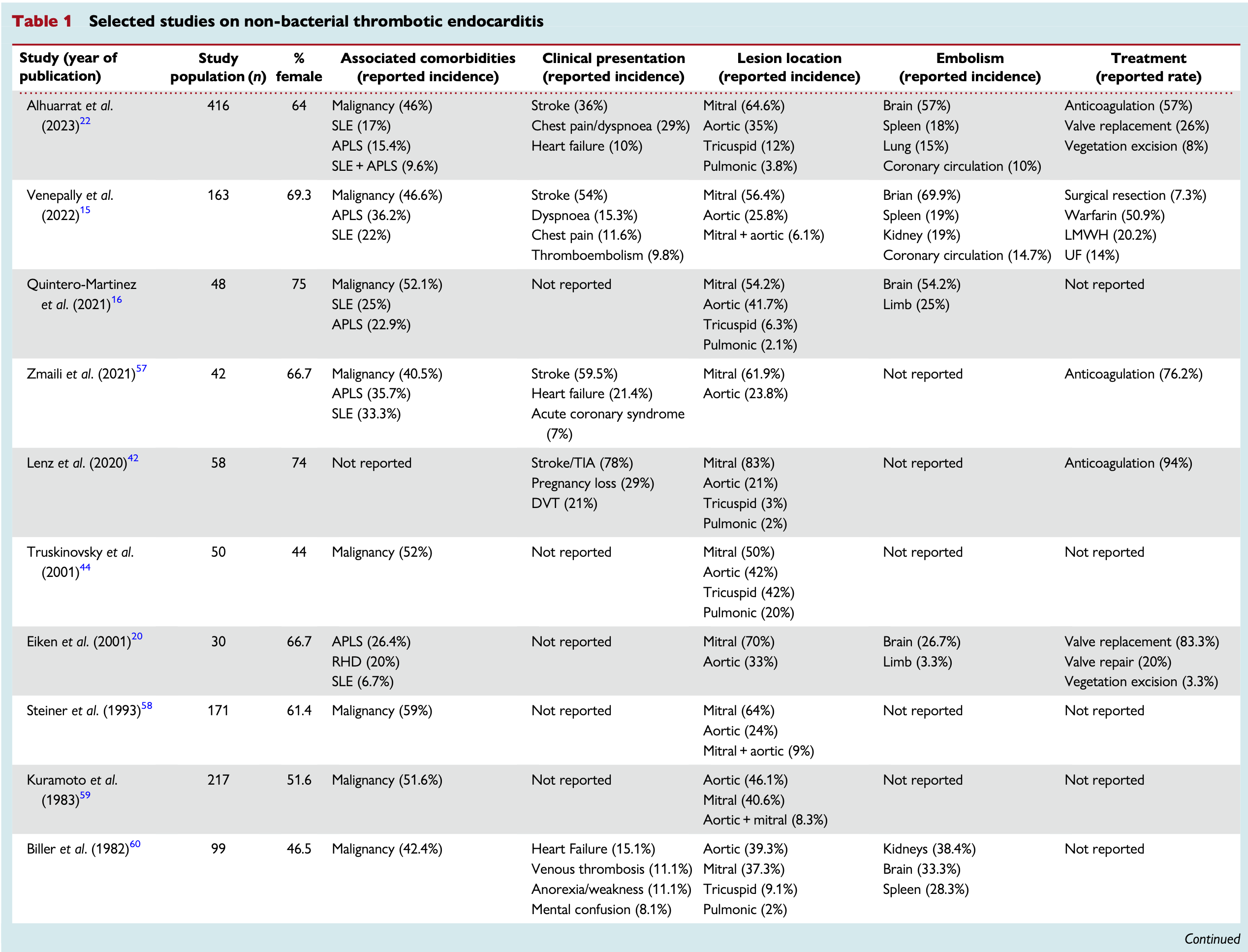
Venepallyらの報告によると、NBTEの原因は悪性腫瘍46.6%、抗リン脂質抗体症候群36.2%、SLE22.0%であった。
より最近の450例のシステマティックレビューでも同様の頻度で悪性腫瘍46%、自己免疫性疾患が次いで42%で、主にAPS33.6%、SLE37.3%、APSとSLEの合併21.1%、他の稀な原因として関節リウマチや血管炎であった。
最近では、COVID-19との関連も報告されている。その他、熱傷、敗血症、結核、留置カテーテルなども過凝固状態を促進し、NBTEの原因となることがある。
DICの合併例も多く、31症例の悪性腫瘍患者のNBTEのケースシリーズでは、71%にDICが合併していた。加えてDIC患者の剖検初見で、NBTEは50%に認められた。
悪性腫瘍では腺癌、特に膵臓や消化管の腺癌患者でNBTEの発生率が最も高い(2.7% vs 0.47%)。111例の悪性腫瘍関連NBTEのうち、77例が腺癌であった。肺癌、卵巣癌、子宮体癌も原因として多い。
全身性エリテマトーデス(SLE)は、ループス特異的および非特異的な凝固促進因子を介して過凝固状態を引き起こす。SLE患者におけるNBTEの頻度は6-11%とされる。
抗リン脂質抗体症候群(APS)における、NBTEの有病率は抗体陽性数と相関する。
抗体陽性数1つでは5.7%、2つでは19.4%、3つでは27.0%と報告されている。
臨床所見
NBTEの最も一般的な症状は塞栓症。
脾臓、腎臓、心血管、中枢神経系など様々な臓器に塞栓症を起こしうる。
Venepallyらのsystematic reviewでは脳血管イベントが最も一般的な症状で(54%)、呼吸困難(15.3%)、胸痛(11.7%)、急性四肢虚血(5.67%)などが見られた。心雑音は1.9%と稀であった。
NBTEにおける脳梗塞
IEと比較して、脳塞栓の発生率はNBTEで著しく高いと報告されている。(NBTEで最大54% vs. IEで約21%)。IE・NBTE患者ともにMCA領域の脳梗塞が最多だが、梗塞領域はIEよりもNBTE患者のほうが大きく、疣贅のサイズとは比例しない。また院内死亡率もNBTEのほうが高い(56% vs 15%)。
NBTE患者の脳梗塞はcryptogenic strokeと比較して、単発性よりも多発性の梗塞が多い傾向がある(90.0% vs 66.4%)。
検査
心臓超音波検査
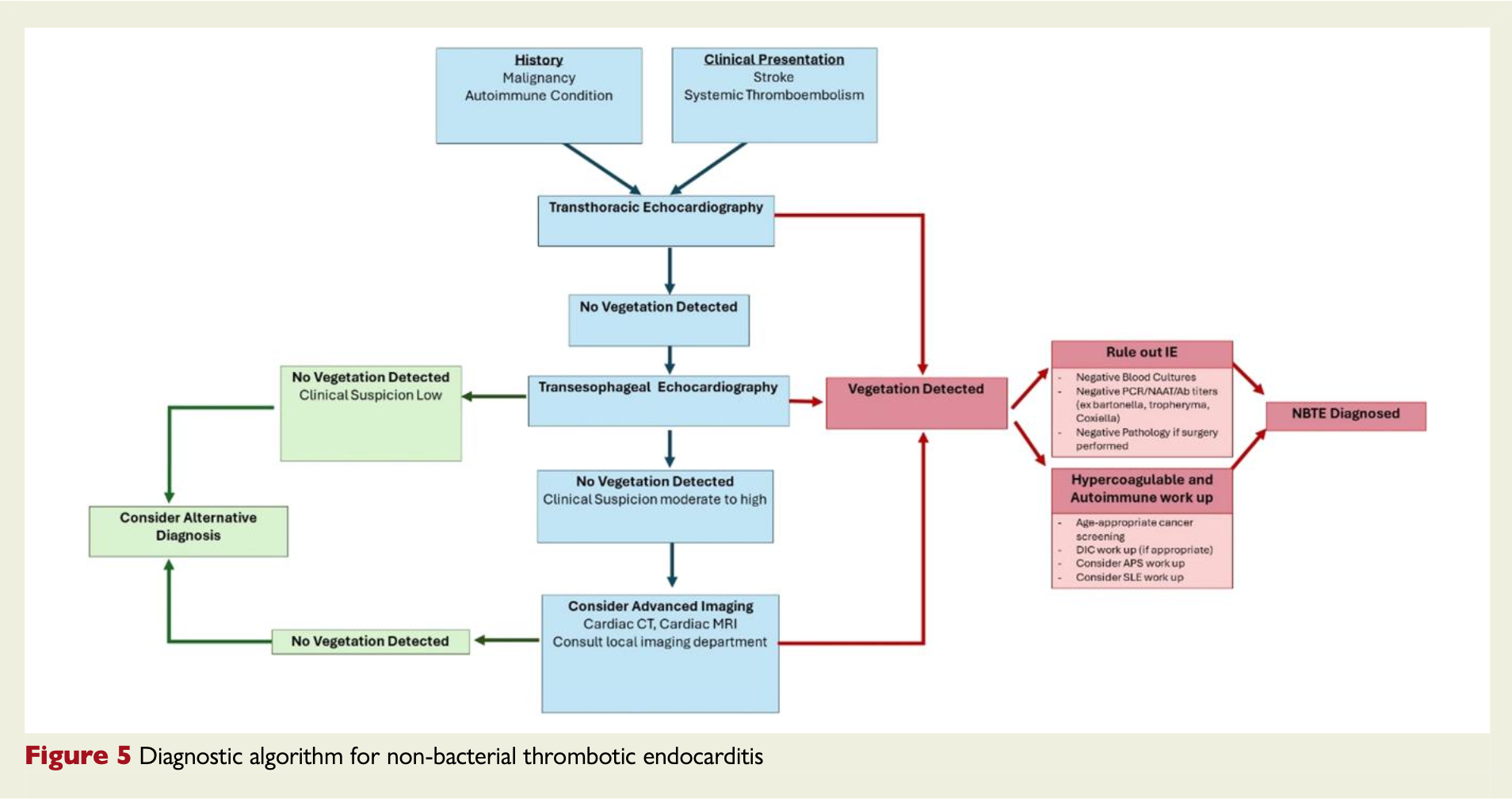
経胸壁心エコー検査(TTE)が最初の検査として推奨されるが、感度が低く、特に5mm未満の小さな疣贅を見逃すことがある。
経食道心エコー検査(TEE)はTTEよりも感度が高く、特にNBTEが強く疑われる症例(多発性脳梗塞や塞栓現象、自己免疫疾患や悪性腫瘍の背景を持つ患者)では、TTEが陰性であってもTEEによる詳細な評価が必須となる。NBTEにおける感度はTTEが47%、TEEが97%と報告されている。
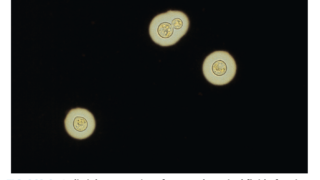
48例のNBTEのエコー所見では、弁肥大と疣贅60.4%、弁肥大なしで疣贅のみ25%、疣贅なしで弁肥大のみ14.6%であった。そのうち72.9%が1つの弁、8.3%が2つの弁、2.1%が3つの弁に疣贅があった。僧帽弁が54.2%と最多で、次いで大動脈弁が41.7%だった。
心臓CT・心臓MRI
心臓CTや心臓MRIも、診断が不確実な場合やTEEが禁忌の場合に利用されることがあるが、NBTEの診断における有効性についてはエビデンスが不足している。
血液培養
感染性心内膜炎の除外のために血液培養、血清学的検査が必須である。
診断
NBTEを診断する際には、NBTEを強く疑い、場合によってTEEまで実施する必要がある。
NBTEを疑う状況は
・多発性動脈血栓塞栓症または脳塞栓を呈する場合
・塞栓性の急性冠症候群
・偶発的に心臓超音波検査で疣贅を見つけた場合
診断のゴールドスタンダードは疣贅の外科的切除と顕微鏡検査だが、臨床で日常的に行われることは稀である。
IEとの鑑別
治療
NBTEの治療に関する明確なガイドラインは確立されていない。
治療は主に抗凝固療法と、背景の悪性腫瘍や自己免疫疾患の治療となる。
基礎疾患の治療により疣贅が改善または消失する例が報告されている。
抗凝固療法は塞栓のリスクを軽減するために推奨される。NBTEに対する抗凝固療法の前向き試験はない。マネジメントの多くは後方視的研究やケースシリーズに基づいている。また臨床試験がないため、推奨事項は主にAPLSや悪性腫瘍など、NBTEの併存疾患に対する治療戦略からの外挿に基づいている。
APSに伴うNBTEの場合、ワルファリンが直接経口抗凝固薬(DOAC)よりも推奨される。DOACはAPS患者で動脈血栓症の発生率が高いことが示されている。
悪性腫瘍に伴うNBTEの場合、低分子量ヘパリンが以前は第一選択だったが、近年ではDOACもガイドラインで推奨されている。しかし、DOACでは再発塞栓が報告されることもあり、低分子量ヘパリンへの切り替えで疣贅が消失した事例もある。
抗凝固療法の期間は、基礎疾患の活動性、塞栓症のリスク、出血リスク、患者の全体的な予後に基づいて個別化されるべきであるが、悪性腫瘍や自己免疫疾患が背景の場合は継続が望ましい。
外科的介入はまれに必要となる。適応はIEと同様で心不全、薬物療法にもかかわらず持続する塞栓イベントである。急性弁破壊による手術適応は稀である。外科的介入としては疣贅の切除、弁形成術、または弁置換術などが行われる。
予後
NBTE患者の予後は不良である。入院死亡率は約30%と高い。
NBTEが診断された時点で進行癌であることが多い。
悪性腫瘍関連脳梗塞を伴うNBTE患者は生存率が低く、脳卒中後の生存期間中央値はわずか44.5日である。
・悪性腫瘍と全身性エリテマトーデス・抗リン脂質抗体症候群が原因として多い。敗血症、結核、COVID-19などの感染症が原因となることもある。
・IEと比較して塞栓症(特に脳塞栓)を起こしやすく、疣贅も5mm以下と小さいことが多い。
・治療は抗凝固療法と原疾患の治療だが、院内死亡率30%と予後不良である。